Sie suchen möglicherweise nach Antworten, angesichts eines Verdachts oder einer Diagnose, die Ihr Leben auf den Kopf gestellt hat. Sie sind nicht allein. Brustkrebs betrifft jährlich unzählige Frauen, und jede Geschichte ist einzigartig. Die Diagnose Brustkrebs löst eine Flut von Gefühlen aus: Angst, Unsicherheit, Traurigkeit, vielleicht auch Wut. Diese Reaktionen sind völlig normal und ein Teil des Verarbeitungsprozesses. Erinnern Sie sich daran: Sie haben eine Gemeinschaft hinter sich, die Sie unterstützt, und es gibt Hoffnung und Wege durch diese schwierige Zeit.
Die Medizin hat in den letzten Jahren enorme Fortschritte gemacht, und es gibt heute mehr Ressourcen und Unterstützung für Betroffene als je zuvor.
Themenübersicht
Brustkrebs: Eine schwerwiegende Erkrankung
Brustkrebs (Mammakarzinom) ist eine schwerwiegende Erkrankung, die durch das unkontrollierte Wachstum von Zellen in der Brustdrüse gekennzeichnet ist. Diese Zellen entwickeln sich zu einem Tumor, der, wenn er in umliegendes Gewebe eindringt und es beschädigt, als bösartig eingestuft wird. Die Unterscheidung zwischen gutartigen und bösartigen Tumoren erfolgt durch eine feingewebliche Untersuchung des Tumorgewebes, eine essenzielle Methode zur Bestätigung der Brustkrebsdiagnose.
Schon gewusst?
Brustkrebs ist nicht nur die vorherrschende Krebserkrankung bei Frauen, sondern betrifft, wenn auch selten, Männer. Jährlich werden in Deutschland allein 70.550 Frauen und 740 Männer neu mit dieser Diagnose konfrontiert, wobei vermehrt auch jüngere Personen erkranken. Im Jahr 2020 waren über eine halbe Million Frauen in Europa von Brustkrebs betroffen, was die Bedeutung der Aufmerksamkeit für diese Erkrankung unterstreicht.
Die Erkrankung zeichnet sich durch das aggressive Wachstum der Tumorzellen aus, die sich von ihrem Ursprungsort lösen und über die Gewebsflüssigkeit oder das Blut im Körper verteilen. Diese Fähigkeit zur Bildung von Metastasen in entfernten Organen und Geweben ist ein Kennzeichen bösartiger Tumore. Im Gegensatz dazu wachsen gutartige Tumore abgegrenzt und bilden keine Metastasen, was sie von bösartigen Tumoren unterscheidet.
Neben den vom Drüsengewebe ausgehenden Tumoren gibt es in der Brust auch sehr selten Tumore anderer Art, die nicht als Brustkrebs klassifiziert werden und eine unterschiedliche Behandlung erfordern. Die korrekte Diagnose und Unterscheidung dieser Tumorarten sind entscheidend für die Wahl der angemessenen Therapie.
Aufbau und Funktionen der weiblichen Brust
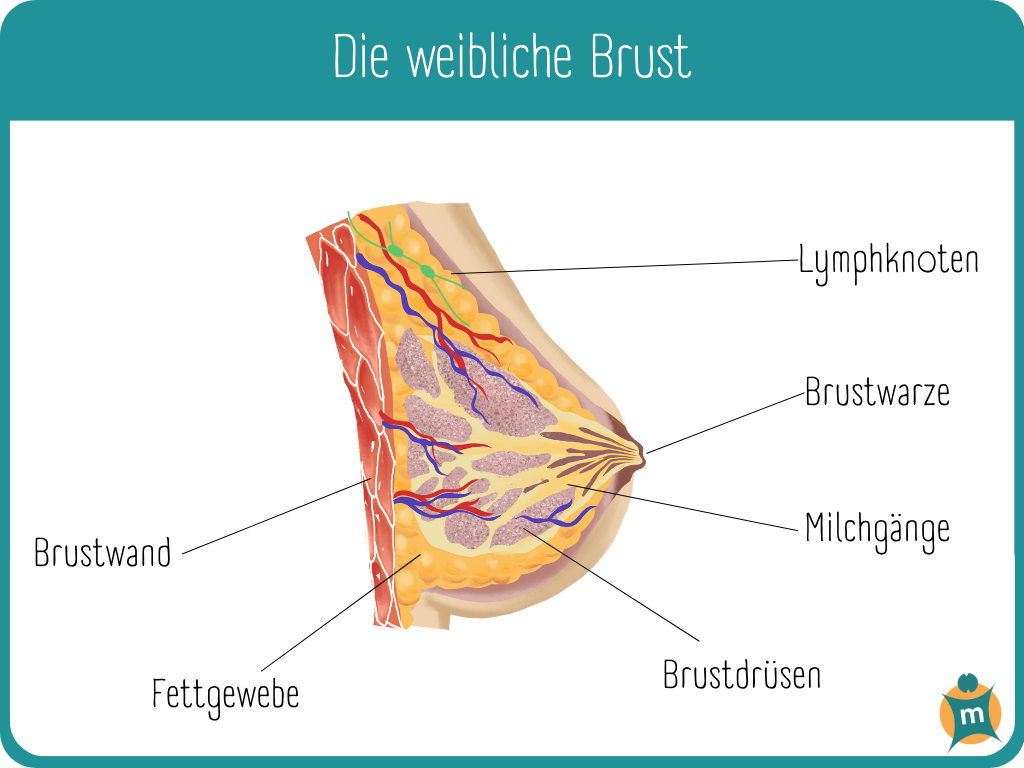
Die weibliche Brust setzt sich aus Drüsen-, Fett- und Bindegewebe zusammen. Sie spielt eine zentrale Rolle in der Produktion von Muttermilch nach der Geburt eines Kindes. Die Brust besteht aus der Brustwarze, umgeben vom Warzenhof (Areola) und den Montgomeryschen Drüsen, die die Haut feucht halten und während der Stillzeit schützen. Diese Drüsen können auf den ersten Blick wie kleine Pickel erscheinen.
Das Drüsengewebe bildet den Kern der Brust und ist in Drüsenlappen und -läppchen organisiert, die an Trauben erinnern. Diese Struktur ermöglicht die Milchproduktion und -leitung durch die Milchgänge zur Brustwarze. Das Fettgewebe umgibt die Drüsen und Milchgänge, bestimmt die Größe der Brust und verändert sich mit dem Alter.
Die Brust liegt auf dem großen Brustmuskel (Musculus pectoralis major), der eine wichtige Stützfunktion übernimmt. Die Versorgung mit Blut und Nährstoffen erfolgt über zahlreiche Blutgefäße. Während des Menstruationszyklus, der Schwangerschaft und bei sexueller Erregung verändern sich diese Gefäße und beeinflussen das Erscheinungsbild und das Gefühl in der Brust. Hormonelle Schwankungen, insbesondere von Östrogen und Gestagen, führen zu Veränderungen im Brustgewebe, die auf eine potenzielle Schwangerschaft vorbereiten.
Neben diesen Veränderungen können im Laufe der Zeit auch knotige Strukturen entstehen, die aus Bindegewebe und kleinen Zysten bestehen. Diese als fibrozystische Veränderungen bekannten Knoten sind besonders vor der Menstruation spürbar und verschwinden oft mit dem Beginn der Wechseljahre.
Das lymphatische System, bestehend aus Lymphbahnen und -knoten, spielt eine entscheidende Rolle für das Immunsystem. Es transportiert Gewebsflüssigkeit ab und filtert körperfremde Substanzen sowie potenzielle Krankheitserreger und Tumorzellen.
Die weiblichen Brüste, die in der Pubertät zu wachsen beginnen, erhalten ihre endgültige Größe und Form durch das Verhältnis von Drüsen-, Binde- und Fettgewebe. Ihre Dichte hängt davon ab, wie viel Drüsen- und Bindegewebe vorhanden ist. Nerven, Blut- und Lymphgefäße durchziehen die Brust und sind essenziell für die Funktion und Gesundheit der Brust.
Ursachen von Brustkrebs
Brustkrebs entsteht, wenn Brustzellen beginnen, unkontrolliert zu wachsen und sich zu teilen, was zur Bildung eines Tumors führt. Eine Kombination aus genetischen, hormonellen und umweltbedingten Faktoren löst diese unkontrollierte Zellwucherung aus.
Genetische und anatomische Faktoren
Genetische Mutationen spielen eine entscheidende Rolle bei der Entstehung von Brustkrebs. Einige Menschen erben Mutationen in bestimmten Genen, die das Brustkrebsrisiko erhöhen. Die bekanntesten dieser Gene sind BRCA1 und BRCA2. Mutationen in diesen Genen erhöhen das Risiko für Brust- und Eierstockkrebs signifikant. Allerdings sind erbliche Mutationen nur für einen kleinen Prozentsatz aller Brustkrebsfälle verantwortlich.
Frauen mit dichtem Brustgewebe haben ein höheres Risiko, Brustkrebs zu entwickeln. Dichtes Brustgewebe enthält mehr Bindegewebe und Drüsengewebe und weniger Fettgewebe. Dies erhöht nicht nur das Krebsrisiko, sondern erschwert auch die Erkennung von Tumoren bei der Mammographie.
Hormonelle Faktoren
Hormone, insbesondere Östrogen und Progesteron, spielen eine wesentliche Rolle bei der Entwicklung von Brustkrebs. Diese Hormone fördern das Wachstum einiger Brustkrebszellen. Faktoren, die zu einer längeren Exposition gegenüber hohen Östrogenspiegeln führen, wie ein frühes Einsätzen der ersten Regelblutung, eine späte Menopause, späte oder keine Schwangerschaften und kurze oder keine Stillzeiten, erhöhen das Brustkrebsrisiko.
Schon gewusst?
Die reproduktive Geschichte einer Frau beeinflusst ihr Brustkrebsrisiko. Frauen, die ihre erste Menstruation vor einem Alter von 12 Jahren hatten, spät in die Wechseljahre kamen, ihr erstes Kind nach dem 30. Lebensjahr bekamen oder nie Kinder hatten, sind einem höheren Risiko ausgesetzt.
Hormonelle Verhütung und Hormonersatztherapien gelten ebenso als Risikofaktoren. Auch pflanzliche Hormone (Phyto-Östrogene) stehen unter Verdacht, bei hochdosierter Einnahme in Form von Nahrungsergänzungsmitteln das Brustkrebsrisiko zu erhöhen.
Umweltbedingte Faktoren
Unser Lebensstil beeinflusst das Brustkrebsrisiko. Erhöhend wirken:
- Übergewicht oder Fettleibigkeit nach den Wechseljahren
- mangelnde körperliche Aktivität
- hoher Alkoholkonsum
- Rauchen
- Ernährungsgewohnheiten, insbesondere eine Ernährung mit hohem Fettgehalt und niedrigem Obst- und Gemüseanteil
Darüber hinaus erhöhen bestimmte Umweltfaktoren das Risiko für Brustkrebs, etwa ionisierende Strahlung oder diverse Chemikalien.
Weitere Forschungen untersuchen das Mikrobiom der Brust, chronische Entzündungen und die Rolle von Stress und psychosozialen Faktoren bei der Entstehung von Brustkrebs.
Unsere Produkttipps zur Raucherentwöhnung: nicorette® mit Spray mit Nikotin | nicorette® Transdermales Pflaster 25 mg (14 Nikotinpflaster)
Mehr zum Thema Raucherentwöhnung:
Häufigkeit von Brustkrebs
In Deutschland ist Brustkrebs die häufigste Krebserkrankung bei Frauen. Jede 8. Frau erhält die Diagnose.
Ein steigendes Lebensalter ist ein wesentlicher Faktor, der das Brustkrebsrisiko erhöht. Das bedeutet, dass mit fortschreitendem Alter einer Frau auch die Wahrscheinlichkeit wächst, an Brustkrebs zu erkranken. Statistiken zeigen, dass das Risiko für Brustkrebs besonders nach dem 45. Lebensjahr ansteigt, und das durchschnittliche Alter bei Brustkrebsdiagnose liegt bei etwa 65 Jahren.
Der Großteil der Frauen, die mit Brustkrebs diagnostiziert werden, ist älter als 50 Jahre – genauer gesagt, betrifft dies etwa 5 von 6 Fällen. Trotz der höheren Wahrscheinlichkeit einer Erkrankung im fortgeschrittenen Alter dürfen wir nicht vergessen, dass Brustkrebs auch bei jüngeren Frauen auftritt.
Das Risiko, innerhalb der nächsten zehn Jahre an Brustkrebs zu erkranken, variiert je nach Alter erheblich:
| Alter | Häufigkeit |
| 35 Jahre | 1 von 99 Frauen |
| 45 Jahre | 1 von 45 Frauen |
| 55 Jahre | 1 von 35 Frauen |
| 65 Jahre | 1 von 29 Frauen |
| 75 Jahre | 1 von 28 Frauen |
Der biologische Hintergrund für dieses Phänomen liegt in der Zellteilung: Im Laufe des Lebens kommt es zu Schäden am Erbmaterial der Zellen. Obwohl viele dieser Veränderungen von der Zelle repariert werden oder den Zelltod auslösen, kann eine fehlerhafte Zellteilung trotz Schädigung des Erbmaterials zu Krebs führen. Mit zunehmendem Alter steigt die Anzahl der zufälligen und dauerhaften Fehler im Erbgut, was das generelle Krebsrisiko erhöht.
Symptome von Brustkrebs

Bild: RyanKing999 (Canva)
Brustkrebs bleibt in seinen frühen Stadien oft unbemerkt und symptomfrei, weshalb regelmäßige Mammographie-Screenings für die Früherkennung entscheidend sind. Dennoch gibt es spezifische Warnzeichen, die auf die Erkrankung hinweisen können:
- Knoten oder Verhärtungen in der Brust oder Achselhöhle, die neu sind und sich vom umliegenden Gewebe abheben
- Veränderungen in Form oder Größe einer Brust, einschließlich Unterschiede in der Bewegung beider Brüste beim Anheben der Arme
- eingezogene Haut oder Brustwarze, Verfärbungen, erhöhte Empfindlichkeit oder das Auftreten von “Orangenhaut”
- unüblicher Ausfluss aus der Brustwarze, klar oder blutig
- Anschwellen der Lymphknoten in der Achselhöhle
- anhaltende Rötung, Schuppung oder Feuchtigkeit der Brusthaut
Auch wenn viele dieser Anzeichen auf gutartige Erkrankungen zurückgeführt werden können, ist eine ärztliche Untersuchung bei anhaltenden Veränderungen unerlässlich. Früherkennung erhöht die Heilungschancen signifikant.
Schon gewusst?
Viele Brustveränderungen sind harmlos. Hormonelle Schwankungen während des Menstruationszyklus rufen beispielsweise temporäre Verhärtungen oder Empfindlichkeit hervor. Die Weltgesundheitsorganisation (WHO) schätzt, dass die Mehrheit der auffälligen Knoten gutartig ist. Dennoch ist eine sorgfältige Abklärung essenziell, um Brustkrebs oder andere Erkrankungen auszuschließen oder frühzeitig zu behandeln.
Fortgeschrittener Brustkrebs verursacht zusätzliche Symptome wie offene Wunden, Knochenschmerzen, Husten, Atemnot, Gewichtsverlust und weitere je nach Streuung des Krebses.
Ferner kommt es sehr oft zu einem starken Gefühl der Erschöpfung. Patientinnen fühlen sich müde, schlafen schlecht, leiden unter reduzierter Leistungsfähigkeit und depressiver Verstimmung. Diese Beschwerden fassen Mediziner:innen unter dem Begriff Fatique zusammen. Fatigue ist eine häufige Erscheinung bei metastasiertem Brustkrebs. Auslösend ist die Krebserkrankung selbst, aber auch die Behandlung des Brustkrebses mittels Chemo- und Strahlentherapie fördert den teils stark belastenden Erschöpfungszustand.
Diagnose von Brustkrebs
Die Diagnose Brustkrebs erfolgt durch eine Kombination aus bildgebenden Verfahren, körperlicher Untersuchung und Gewebeentnahme. Zu den Schlüsselschritten gehören:
- Körperliche Untersuchung: Ein Arzt oder eine Ärztin untersucht die Brüste auf Knoten, Verhärtungen oder andere Veränderungen.
- Mammographie: Eine spezielle Röntgenaufnahme der Brust, die zur Früherkennung von Brustkrebs eingesetzt wird.
- Ultraschall: Ergänzend zur Mammographie verwenden Fachleute Ultraschall, um zwischen soliden Massen und Zysten zu unterscheiden.
- Magnetresonanztomographie (MRT): In bestimmten Fällen liefert ein MRT zusätzliche Informationen, besonders bei dichtem Brustgewebe.
- Biopsie: Die Entnahme einer Gewebeprobe aus verdächtigen Bereichen zur mikroskopischen Untersuchung ist entscheidend für die Bestätigung der Diagnose Brustkrebs.
- Weitere Tests: Bei bestätigter Diagnose führt das ärztliche Personal zusätzliche Tests durch, um den Typ, das Stadium und den Hormonrezeptorstatus des Brustkrebses zu bestimmen.
Behandlung von Brustkrebs

Frauen, die an Brustkrebs erkrankt sind, stehen verschiedene Therapieoptionen offen, wobei häufig eine Kombination aus mehreren Behandlungsansätzen zum Einsatz kommt. Die Wahl der Therapie richtet sich nach individuellen Merkmalen der Erkrankung.
- Operative Eingriffe spielen insbesondere bei früh erkanntem und lokalisiertem Brustkrebs eine zentrale Rolle. Oft wenden Ärzt:innen zusätzlich vor und/oder nach der Operation weitere Therapien wie Chemotherapie oder Strahlentherapie an.
- Strahlentherapie wird je nach Operationsergebnis und Rückfallrisiko eingesetzt, um verbliebene Krebszellen zu eliminieren und das Rückfallrisiko zu minimieren.
- Chemotherapie kommt sowohl bei frühem als auch bei fortgeschrittenem Brustkrebs zum Einsatz, entweder vor oder nach chirurgischen Eingriffen, um die Krankheit effektiv zu bekämpfen.
- Antihormontherapie zielt darauf ab, die Produktion oder Wirkung von Hormonen zu blockieren, die das Tumorwachstum fördern. Das ärztliche Personal setzt die Antihormontherapie ein, um das Risiko eines Rückfalls zu verringern.
- Die zielgerichtete Therapie verwendet Medikamente, die spezifische Mechanismen in den Krebszellen angreifen, beispielsweise die HER2-Rezeptoren, und ist nur bei Vorhandensein dieser spezifischen Marker wirksam.
- Supportive Therapien dienen dazu, die Lebensqualität durch Linderung von Symptomen und Nebenwirkungen zu verbessern und sind eine Ergänzung zur Hauptbehandlung.
In fortgeschrittenen Stadien, wenn eine Heilung nicht mehr möglich ist, erfolgt eine palliative Behandlung. Diese konzentriert sich darauf, das Fortschreiten der Krankheit zu verzögern, Symptome zu lindern und die Lebensqualität zu erhalten oder zu verbessern.
Einige Patient:innen ziehen komplementäre oder alternative Behandlungsmethoden in Betracht. Es ist jedoch wichtig, solche Verfahren nur in Absprache mit dem Behandlungsteam einzusetzen, um potenzielle Risiken oder Wechselwirkungen mit Standardtherapien zu vermeiden.
Unsere Produkttipps: Wobe-Mucos® – Enzymkombination zum Diätmanagement bei onkologischen Patientinnen während und nach einer Chemo- und/oder Strahlentherapie
Brustkrebs bei Männern
Brustkrebs bei Männern tritt zwar selten auf, mit jährlich über 700 Neuerkrankungen in Deutschland und einem mittleren Erkrankungsalter von etwa 71 Jahren, dennoch ist die Erkrankung nicht zu unterschätzen. Während Brustkrebs die häufigste Krebserkrankung bei Frauen darstellt, macht der Anteil bei Männern nur etwa 1 % aller Fälle aus.
Ursachen von Brustkrebs bei Männern
Die Gründe für das Entstehen von Brustkrebs bei Männern sind vielfältig und nicht immer eindeutig nachvollziehbar, da bei vielen Betroffenen keine spezifischen Risikofaktoren identifiziert werden.
Unter den bekannten Risikofaktoren spielt das hormonelle Ungleichgewicht, insbesondere ein erhöhter Östrogenspiegel, eine wesentliche Rolle. Ursachen hierfür können unter anderem bestimmte Hodenerkrankungen, starkes Übergewicht oder das Klinefelter-Syndrom sein. Auch genetische Prädispositionen, wie Mutationen in den BRCA-Genen, erhöhen das Brustkrebsrisiko bei Männern. Weitere Faktoren umfassen Lebererkrankungen, die den Hormonspiegel beeinflussen, sowie Erkrankungen, die den Testosteronspiegel senken.
Darüber hinaus steigern Lebensstilfaktoren wie Übergewicht, Bewegungsmangel, Rauchen und hoher Alkoholkonsum das Risiko für Brustkrebs bei Männern. Ebenso erhöht radioaktive Strahlung, die direkt das Brustgewebe betrifft, das Risiko.
Symptome von Brustkrebs bei Männern
Symptome umfassen typischerweise eine einseitige, schmerzlose Verhärtung in der Brust, Veränderungen der Brustwarze wie Einziehungen oder Flüssigkeitsabsonderung sowie geschwollene Lymphknoten in der Achselhöhle. Nehmen Sie solche Veränderungen ernst und lassen Sie diese medizinisch abklären, auch wenn viele Brustveränderungen bei Männern gutartig sind.
Die Abklärung erfolgt zunächst in Ihrer Hausarztpraxis. Bei Bedarf erhalten Sie dann eine Überweisung an spezialisierte Einrichtungen wie Brustzentren. Dort werden ähnliche diagnostische Verfahren wie bei Frauen angewandt, darunter Ultraschall, Mammographie und gegebenenfalls Gewebeuntersuchungen, um eine genaue Diagnose zu stellen.
Unsere Seiten dienen lediglich Ihrer Information und ersetzen nicht die Diagnose und Behandlung durch fachärztliches Personal.
Zu Risiken und Nebenwirkungen lesen Sie die Packungsbeilage und fragen Sie Ihre Ärztin, Ihren Arzt oder Ihre Apotheke.
Trotz sorgfältiger Recherche und der Verwendung verlässlicher Quellen können sich mitunter Fehler in unsere Texte schleichen. Helfen Sie uns, besser zu werden. Hinweise senden Sie an: redaktion@medikamente-per-klick.de.
Stand vom: 09.02.2024
Coverbild: pixelshot (Canva)
Views: 170